- دسته بندی کالاها
- تجهیزات عمومی
- متریال عمومی
- تجهیزات اندودنتیکس
- متریال اندودنتیکس
- تجهیزات ترمیمی و زیبایی
- متریال ترمیمی و زیبایی
- پروتز و جراحی
- ابزار دندانپزشکی
- مجله ویدنت
- برندها
- پشتیبانی :09120417233
هیچ محصولی در سبد خرید نیست.
Biological Width & Deep Margin Elevation (DME)
1. مقدمه: درک زاویه دید مقاله
پیش از ورود به محتوای تخصصی مقاله، باید بدانیم که هر مقاله، دیدگاه و زاویه نگاه خاص خود را دارد. در این مقاله، نویسنده قصد دارد کانسپت خاص خود را درباره Biological Width، روشهای جراحی گذشته و روشهای نوین غیرتهاجمی مطرح کند. بنابراین، محتوا لزوماً با سایر مقالات همراستا نیست و ما فعلاً در حال بررسی نگاه و تحلیل این نویسنده هستیم.
در بخش Abstract، اشاره شده که تمرکز اصلی مقاله روی مفهوم Biological Width است. در گذشته برای رعایت این حریم زیستی از جراحی Crown Lengthening (CL) استفاده میشد که منجر به حذف بخشی از periodontal tissue شامل استخوان و لثه میشد. امروزه روشهای Additive مانند Deep Margin Elevation (DME) بهعنوان جایگزینی محافظهکارانهتر در حال رایج شدن هستند.
2. Introduction: رویکرد محافظهکارانه در دندانپزشکی مدرن
در این بخش، نویسنده مقاله توضیح میدهد که جریان دندانپزشکی مدرن بهسمت conservatism در درمانها پیش میرود. دیگر صرفاً به دلیل عمق پوسیدگی سراغ root canal therapy نمیرویم، بلکه تا جای ممکن تلاش میکنیم ساختار دندانی را حفظ کرده و از روشهای کمتهاجمی استفاده کنیم.
مثالها:
• استفاده از Peripheral Seal Zone
• ترمیمهای Partial Coverage بهجای Full Coverage
• کاهش استفاده از Post & Core نسبت به گذشته
چالش اصلی: تعیین حد و مرز بین درمانهای محافظهکارانه و درمانهای تهاجمی است. در این مقاله سعی میشود بررسی شود که آیا استفاده از روش DME در posterior teeth میتواند بدون تهاجم به periodontal attachment موفق باشد یا نه.
3. تعریف دقیق Biological Width
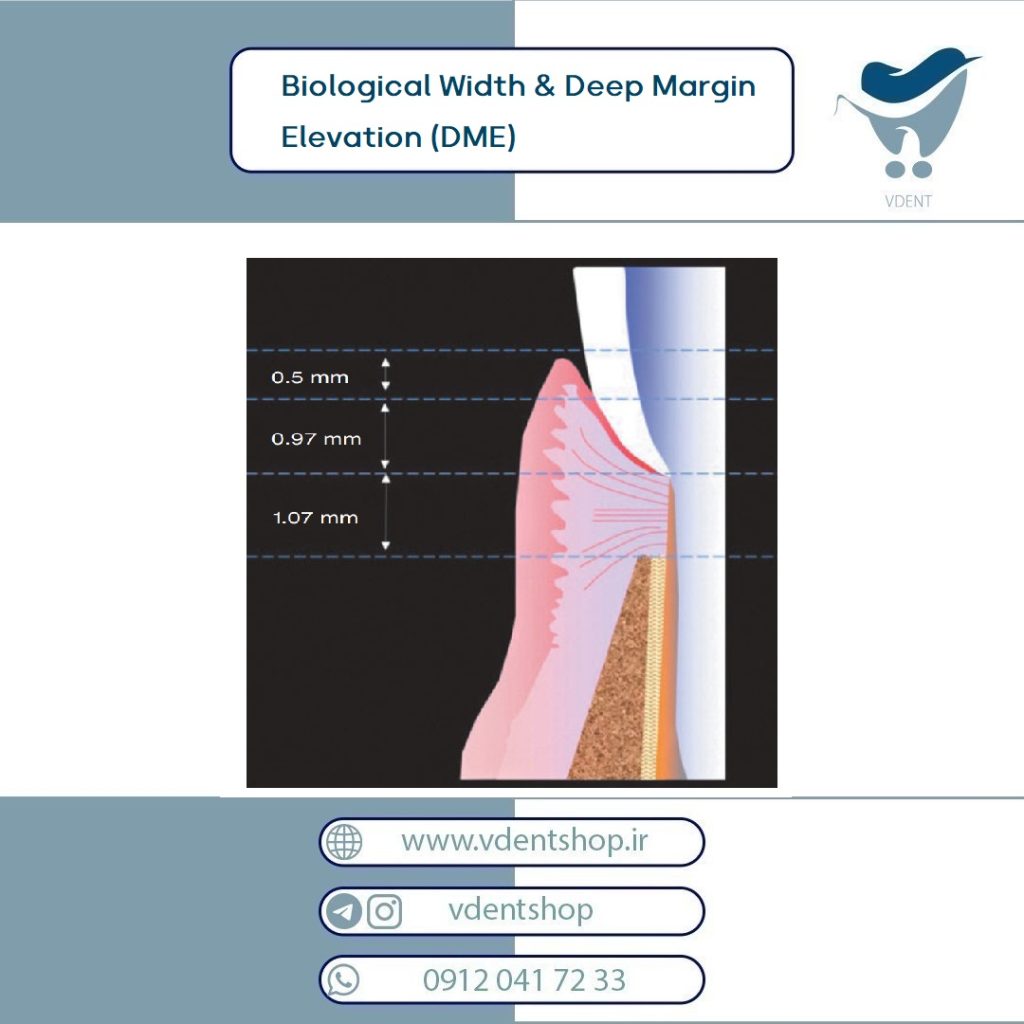
Biological Width عبارت است از طول ناحیهای که از کرونالترین نقطه اپیتلیوم چسبنده (Junctional Epithelium) تا اپیکالترین ناحیه اتصال بافت همبند (Connective Tissue Attachment) امتداد دارد.
براساس مطالعه Gargiulo:
• Junctional Epithelium ≈ 0.97 mm
• Connective Tissue Attachment ≈ 1.07 mm
•مجموع Biological Width ≈ 2.04 mm
توجه: Sulcus در این اندازهگیری گنجانده نمیشود.
مطالعه Smith:
بیان میکند که این اندازهها متغیر بوده و باید آنها را در یک رِنج در نظر گرفت، مانند:
2.15 mm – 2.30 mm
•Epithelium Attachment ضعیفتر است چون با Hemidesmosomes به دندان متصل میشود.
• Connective Tissue بهواسطه Collagen Fibers افقی، اتصال قویتری دارد.
• هنگام probing، پروب وارد اپیتلیوم میشود اما به CT نفوذ نمیکند.
4. اهمیت رعایت Biological Width در ترمیمهای دندانی
در صورت violation این فضا:
• التهاب پریودنتال
• تشکیل پاکت
• تخریب استخوان
• افزایش microbial biofilm در عمق لثه
در سال ۲۰۱۰، مطالعهای توسط Brusani صورت گرفت که شرایط کلینیکی مختلف و عمقهای متفاوت حفرههای پروگزیمالی را تحلیل کرد و الگویی برای انتخاب نوع درمان در هر حالت ارائه داد.
سؤال کلیدی مقاله:
اگر یک پوسیدگی عمیق باعث از بین رفتن Attachment شده باشد و ما یک restoration دقیق با ایزولاسیون مناسب انجام دهیم، آیا هنوز هم نیاز به جراحی CL وجود دارد یا خیر؟
5. واکنش بافت پریودنتال به مواد مختلف ترمیمی
دادههای علمی درباره پاسخ لثه به مواد restorative محدودند. اکثر مطالعات نیز روی موادی انجام شده که امروزه کاربرد چندانی ندارند. با این حال، برخی ویژگیهای ایدهآل برای یک ماده restorative عبارتند از:
• Dual-cure setting
• Adhesion
•Fluoride release
• Radiopacity
• Surface hardness
• Insolubility در محیط دهان
• Minimal microleakage
• Low thermal expansion
اما تاکنون هیچ مادهای تمامی این ویژگیها را بهصورت همزمان ندارد.
6. واکنش بافت به مواد خاص
A. Gold
مطالعه Frank et al. بر روی سگها:
•گروه ۱: ترمیم معمولی با طلا → التهاب در اپیتلیوم و CT
• گروه ۲: جراحی Flap و تطابق دقیق restoration → بدون التهاب
نتیجه: تطابق دقیق restoration با دیوارههای دندان نقش کلیدی در عدم ایجاد پلاک و جلوگیری از التهاب دارد.
مطالعهای دیگر نیز surface texture را بررسی کرد:
• سطوح صاف → تحمل بهتر توسط لثه
•سطوح زبر → افزایش GCF و تجمع پلاک
B. Ceramics
مطالعهای توسط Sampaio et al. در مورد:
• دندان طبیعی
• ترمیمشده با bonded lithium disilicate
• روکش زیرکونیا با سیمان Zinc Phosphate
نتیجه: تفاوت معناداری در plaque index، probing depth و bleeding on probing دیده نشد.
توضیح: این مواد عمدتاً در ترمیمهای indirect استفاده میشوند که مارجین آنها معمولاً supragingival یا نهایتاً intrasulcular است. چالش در نواحی deep margin است که در آن از DME استفاده میشود.
C. Glass Ionomer
مطالعات مختلف، از جمله توسط Luis et al.، Kecsepov et al. و Santamaría et al. نشان میدهند که:
• Glass Ionomer باعث cell death نمیشود
• Connective tissue به آن اتصال پیدا میکند
• در بلندمدت التهاب حداقلی دارد
• در مطالعه RCT، تفاوتی از نظر attachment level و pocket depth بین ریشههای سالم و ترمیمشده مشاهده نشد
مطالعهای توسط Santos نتیجهگیری کرده که دلایل اصلی تحملپذیری بالا شامل:
• Marginal adaptation
• Low surface roughness
• آزادسازی Fluoride و Aluminum
• کاهش bacterial adhesion
7. جمعبندی
• Biological Width یکی از مفاهیم کلیدی در موفقیت ترمیمهای دندانی است.
• تجاوز به آن میتواند منجر به التهاب، از دست دادن استخوان و مشکلات پریودنتال شود.
• روشهای Additive مثل DME، جایگزین مناسبی برای Surgical CL در بسیاری از موارد هستند.
•انتخاب نوع متریال ترمیمی، تطابق مناسب آن با دیواره دندانی، و درک کامل از واکنش بافتی از ارکان اساسی موفقیت در این تکنیکها محسوب میشود.